 |
在宅医療とは、患者さんのご自宅で医療をおこなうことです。一般的には、通院困難な患者さんが過ごす自宅へ、医師や看護師などの医療者が訪問して医療を継続することです。
基本的には医師や看護師が伺いますが、さらに歯科医師、歯科衛生士、理学・作業療法士、薬剤師、栄養士などが必要に応じてご自宅に訪問し、適切なアドバイスや処置をおこないます。また、介護の専門職としてホームヘルパーやケアマネージャーなど介護事業者との情報共有や連携により在宅医療が行われます。
医師の診察には往診と訪問診療の2タイプがあります。往診は、急に具合が悪くなった場合に患者さんやご家族の依頼を受けて医師がご自宅まで伺って診察や治療をすること。訪問
は、定期的にご自宅を訪問して診察、検査、投薬などをすることです。
在宅医療では、近所のお友達や地域の住民、何よりも心づよいご家族の方が身近にいらっしゃいます。そして在宅介護サービスとの連携によって、これからの高齢者が増える社会で、いつまでも住み慣れた地域・家で安心して暮らすことが出来る「在宅医療」は、より充実した人生を過ごすための鍵を握っているといえるでしょう。
|
|
|
|
 |
在宅での看取りは在宅医療をおこなっている医師の重要な使命の一つです。近年病院で亡くなる方が多くなっていますが、じつは多くの方が住み慣れた家で最期まで過ごしたいと思っているようです。
しかし、実際にご本人やご家族が家での看取りを希望しても最期の時に医師は夜間や休日でも来てくれるのか、またいざという時に医師がいなくても問題がないのかというような不安があると思いますが、在宅医療を行っている医師は休日や夜間でも融通をきかせながら看取り行っています。どうしても都合のつかないような時は別の医師や連携している病院に頼んだりして看取りを行っています。
一人の医師が24時間365日対応するのは大変なので、最近では医師が何人かでグループを組んで対応しているケースや、地域で看取りに対して当番制で取り組んで行こうとしている所もありますので気軽に主治医に相談してください。病院でも夜間や休日などは代理の医師が診るのと同じで、在宅でも最期に来た医師が代理の医師であっても大丈夫です。
病院での看取りは医療者が行ないますが、在宅ではほとんどの場合ご家族が看取ることになります。医師や看護師が臨終の場に立ち会えれば理想的ですが、実際にはご家族から呼吸停止の連絡を受けて出向くので亡くなられたことの確認のための訪問となることがほとんどです。呼吸停止時に医師が立ち会えず、時間が経ってからの死亡確認になったとしても法的な問題はありません。また時間の長さに関しても特に規定はありませんので、深夜の呼吸停止であれば連絡を受け、直ちに伺うこともあれば、場合によっては朝まで待ってもらい伺うこともあります。
在宅医療では携帯電話などで主治医や訪問看護師などといつでも連絡をとれるような関係を築いておくことが大切です。
|
|
|
|
 |
住みなれた家や施設で病気の治療や療養を希望するのに通院が困難と思われる方は、かかりつけの先生に訪問診療を相談してみてはいかがでしょうか。
通院が困難な方とは概ね介護を必要とする状態にある方と考えられます。身体的・精神的な不自由があり、ひとりでは通院が困難な状態にある方を対象とします。具体的には
●病院から退院したあとのケアが必要な方
●がんの療養管理
●神経難病
●重度の障害者
●認知症
●足腰が不自由で通院に困難がある方
●慢性呼吸不全・慢性心不全など労作時呼吸困難がある方…など
訪問診療とは、あらかじめ医師が診療の計画を立て、患者さんの同意を得て定期的に○月○日の○時頃にと約束して訪問し、診療・治療・薬の処方・診療上の相談・指導を行うことです。1週間ないし2週間に1回訪問するのが標準的です。
一方、往診とは居宅(施設を含む)で療養されている方で急な体調不良などにより医師が電話等で請われて出向く診療のことで、訪問診療とは区別し、費用も異なります。
在宅医療とは、「訪問診療と往診」で成り立っています。
|
|
|
|
 |
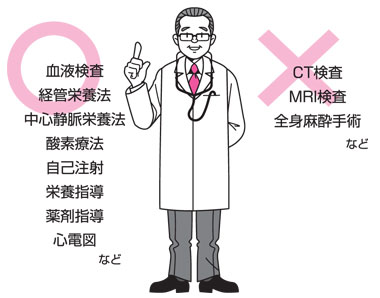
医師や看護師などがご自宅に訪問しておこなう在宅医療は、実は、幅広い分野にわたっており、病院や診療所内でおこなう医療の多くは在宅でも可能です。たとえば、診察はもちろんのこと、血液検査、経管栄養法、中心静脈栄養法、酸素療法、自己注射、栄養指導、薬剤指導、人工呼吸器の管理、がんの疼痛管理・化学療法など。在宅でできないことは、CT検査、MRI検査、全身麻酔手術など、大規模な設備を要することに限られます。在宅医療では生活の質(QOL)を大切にし、生活を支える事を目指す医療が行われます。
在宅医療では脳梗塞や認知症や加齢に伴って通院が困難になった患者さんの慢性疾患(高血圧や糖尿病や心不全など)の管理を行うことが多く、診察と定期的な血液検査を行いながら適宜お薬を調整します。
また、がんの在宅医療では疼痛管理を中心に、病気の進行によって出現するさまざまな症状の緩和を行っていきます。麻薬の調整はもちろんのこと、必要に応じて点滴や皮下注射や酸素療法も併用していきます。
外来や入院での医療と少し異なる点としては、患者さんのご自宅という生活の場で医療を行うため、生活状況を医療者がより理解して医療を提供できるようになります。病気や障がいと上手く付き合いながら生活していくため、在宅医療では「生活の中に医療を合わせる」ことが多く、患者さんやご家族との信頼関係を特に大切にした医療を提供しています。 |
|
|
|
|